إحجز موعد الآن

ماهي خشونة الحوض أو خشونة مفصل الحوض؟
ماهي خشونة الحوض أو خشونة مفصل الحوض؟ أو ما يعرف طبيًا بـ التهاب مفصل الورك التنكسي، يعد من أكثر أمراض العظام والمفاصل الشائعة وخاصة بين الأشخاص فوق سن الخمسين، لكنه قد يصيب الشباب أيضًا نتيجة الإصابات أو العوامل الوراثية ويؤثر على القدرة على الحركة، ممارسة الأنشطة اليومية، وحتى الحالة النفسية للمريض، لذلك سنتعرف في مقالنا التالي على معلومات هامة عن خشونة مفصل الحوض من حيث الأسباب والأعراض وكيفية تشخيصه وعلاجه مبكرًا بالإضافة إلى نصائح للوقاية.
محتويات الموضوع
ماهي خشونة الحوض أو خشونة مفصل الحوض؟
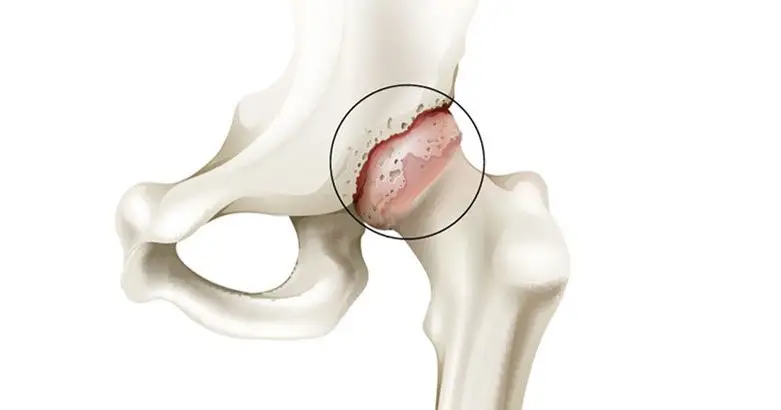
خشونة مفصل الحوض هي حالة تصيب الغضروف الذي يغطي أسطح المفصل، حيث يفقد هذا الغضروف مرونته بشكل تدريجي فيصبح المفصل أقل قدرة على امتصاص الصدمات ويزداد الاحتكاك بين العظام، هذه التغيرات تؤدي مع الوقت إلى ألم متصاعد وصعوبة في الحركة، وتغيرات هيكلية تظهر بوضوح في صور الأشعة.
وتصنف هذه الحالة كأحد أشكال التهاب المفصل التنكسي حيث ترتبط بمجموعة من العوامل مثل العمر والتكوين التشريحي، والإصابات السابقة، فلم يقتصر صعوبة المرض في في التغير التشريحي فقط ولكن في تأثيرها المباشر على الأنشطة اليومية المعتادة مما يجعل التشخيص المبكر ووضع خطة علاجية مناسبة خطوة أساسية لتجنب تفاقم الأعراض والوصول إلى مراحل متقدمة تحتاج إلى تدخل جراحي.
أنواع خشونة الحوض
تتخذ خشونة مفصل الحوض أكثر من صورة سريرية بحسب العوامل المسببة وسرعة تطور المرض، وفهم هذه الأنواع يساعد على دقة التشخيص واختيار العلاج الأمثل:
- الخشونة الأولية (Primary Osteoarthritis): تظهر بشكل تدريجي مع التقدم في العمر من دون سبب محدد، وتكون عادة بسبب عوامل وراثية وتغيرات طبيعية في بنية الغضروف.
- الخشونة الثانوية (Secondary Osteoarthritis): تنشأ نتيجة أسباب واضحة مثل إصابات أو كسور سابقة في الحوض، اضطرابات خلقية في مفصل الورك (كخلع الولادة)، أو أمراض التهابية مزمنة كالروماتويد والنقرس.
- الخشونة المبكرة (Pre-radiographic Osteoarthritis): مرحلة يتم اكتشافها عبر الفحوص التصويرية الحديثة مثل الرنين المغناطيسي، حيث ترصد التغيرات الأولية في الغضروف قبل أن تظهر أعراض شديدة على المريض.
أسباب خشونة مفصل الحوض وعوامل الخطر
رغم أن خشونة مفصل الحوض تعتبر من الأمراض التنكسية المرتبطة بالتقدم في العمر، إلا أن ظهورها لا يقتصر على كبار السن فقط. فهي نتيجة تفاعل معقد بين عوامل وراثية و تشريحية وأسلوب الحياة، إضافةً إلى الإصابات والأمراض المزمنة التي قد تسرع من تآكل الغضروف، ومن أشهر الأسباب ما يلي:
- التقدم في السن حيث يقل تجدد الخلايا الغضروفية، ويصبح المفصل أكثر عرضة للتآكل وفقدان المرونة.
- وجود تاريخ عائلي للإصابة بخشونة المفاصل يزيد من احتمالية ظهورها مبكرًا.
- الوزن الزائد يضاعف الضغط على مفصل الحوض أثناء الحركة، مما يسرع من تلف الغضروف.
- الإصابات والكسور السابقة قد تضعف المفصل وتجعل الغضروف أكثر عرضة للتآكل.
- التشوهات الخلقية مثل خلع الورك الولادي أو اضطرابات تكون المفصل عند الأطفال.
- الأمراض المزمنة مثل الروماتويد، هشاشة العظام، أو النقرس.
- ممارسة الرياضات العنيفة أو الأعمال الشاقة بشكل متكرر قد يضع عبء غير طبيعي على المفصل.
- الجلوس لفترات طويلة وضعف اللياقة البدنية يؤديان إلى ضعف العضلات الداعمة للمفصل.
أعراض خشونة الحوض
خشونة الحوض أو التهاب المفصل التنكسي (Osteoarthritis) في الورك تحدث عندما يتآكل الغضروف الذي يغطي مفصل الحوض، مما يؤدي إلى احتكاك العظام ببعضها مما يسبب أعراض تتدرج من خفيفة إلى شديدة حسب مرحلة المرض، ومن أهم الأعراض هي:
- الألم في منطقة الحوض أو الفخذ: غالبًا يبدأ الألم تدريجيًا ويزداد مع الحركة أو النشاط البدني، وقد يمتد الألم إلى الفخذ، الركبة، أو الأرداف أحيانًا.
- صعوبة أو تيبس عند الاستيقاظ من النوم أو بعد الجلوس لفترة طويلة، عادة يتحسن التيبس مع الحركة الخفيفة تدريجياً.
- صعوبة الحركة أو ضعف القدرة على المشي ويمكن أن يظهر عرج عند المشي في الحالات المتقدمة.
- أصوات احتكاك أو فرقعة أو خشخشة عند تحريك الحوض.
- تورم أو حرارة خفيفة في بعض الحالات، رغم أن هذا أقل شيوعًا مقارنة بالتهاب المفاصل الالتهابي.
تشخيص خشونة مفصل الحوض
يتم تشخيص خشونة مفصل الحوض من خلال مجموعة من الإجراءات الطبية لتأكيد وجود التآكل وتحديد شدته، حيث يبدأ التشخيص بالفحص السريري كما يلاحظ الطبيب مشية المريض ومرونة حركة المفصل ومدى وجود تيبس أو ألم أثناء الحركة.
بعد ذلك تستخدم الأشعة السينية (X-ray) لتوضيح تآكل الغضروف وتضيق المسافة بين العظام في بعض الحالات يلجأ الطبيب إلى الرنين المغناطيسي (MRI) للكشف عن المراحل المبكرة للخشونة وتقييم الأنسجة الرخوة المحيطة بالمفصل، وقد تجرى تحاليل مخبرية لاستبعاد أمراض أخرى مشابهة مثل التهاب المفاصل الروماتويدي، لضمان تشخيص دقيق ووضع خطة علاج مناسبة.
علاج خشونة مفصل الحوض
علاج خشونة الحوض يبدأ عادة بالطرق الغير الجراحية لتخفيف الألم وتحسين الحركة ويشمل ذلك فقدان الوزن لتقليل الحمل على المفصل، وممارسة تمارين بسيطة مثل المشي، السباحة، أو ركوب الدراجة الثابتة، بالإضافة إلى العلاج الطبيعي وتمارين تقوية العضلات.
كما يمكن استخدام الكمادات الباردة أو الساخنة لتخفيف الألم، والعكازات لتقليل الضغط على الحوض إلى جانب ذلك يستخدم العلاج الدوائي من مسكنات الألم مثل الباراسيتامول، ومضادات الالتهاب (NSAIDs) عند الحاجة، وأحيانًا دهانات ومراهم موضعية لتخفيف التصلب، تحت إشراف أطباء متخصصين.
في الحالات الأكثر تقدمًا، قد يلجأ الطبيب إلى الحقن داخل المفصل مثل الكورتيزون لتقليل الالتهاب، أو حمض الهيالورونيك لتشحيم المفصل كما يمكن استخدام البلازما الغنية بالصفائح (PRP) أو الخلايا الجذعية كخيارات حديثة لتحفيز تجدد الأنسجة.
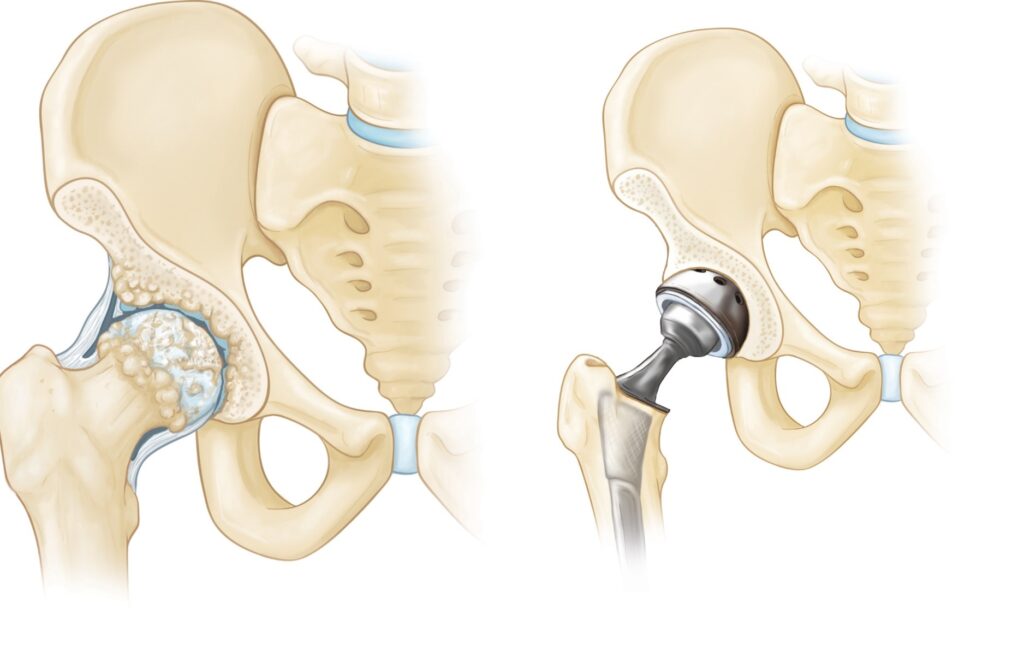
أما العلاج الجراحي فيوصى به عند فشل الطرق السابقة أو في المراحل المتقدمة من الخشونة، ويشمل استبدال مفصل الحوض الصناعي مع برنامج تأهيلي لإعادة الحركة الطبيعية، ويعتبر دكتور ياسر رضا من أفضل الاستشاريين في هذا المجال لما يمتلكه من خبرة واسعة في علاج خشونة الحوض وإجراء العمليات الجراحية المتقدمة.
مضاعفات خشونة الحوض
مضاعفات خشونة مفصل الحوض قد تكون مؤثرة على نمط الحياة بشكل كبير خاصة إذا تركت دون علاج ومن أبرزها تزايد الألم المزمن وصعوبة الحركة، ما يؤدي إلى ضعف العضلات حول الحوض والفخذ نتيجة قلة النشاط، كما يمكن أن تظهر تشوهات في المشية أو العرج المزمن بسبب محاولة المريض تقليل الضغط على المفصل المصاب، مما قد يضغط على مفاصل الركبة أو العمود الفقري ويزيد من مشاكلها، وفي الحالات المتقدمة قد يصل الأمر إلى فقدان القدرة على أداء الأنشطة اليومية مثل صعود الدرج أو الانحناء، وقد يضطر المريض إلى الاعتماد على العكازات أو الكرسي المتحرك.



